薛旭红医生的科普号
- 精选 正确认识和了解软骨发育不全
软骨发育不全软骨发育不全(achondroplasia)又称胎儿型软骨营养障碍(chondrodystrophia fetalis),软骨营养障碍性侏儒(chondrodystrophic dwarfism)等。是一种由于软骨内骨化缺陷的先天性发育异常,主要影响长骨,临床表现为特殊类型的侏儒-短肢型侏儒。智力及体力发育良好。【病因学】为先天性发育异常,本病有明显的遗传性及家族史,为常染色体显性遗传。致病基因是位于4号染色体短臂末端(4p16.3)的成纤维细胞生长因子受体3(FGFR3)跨膜区基因第1138位核苷酸的突变。如父母一方有病,子女中1/2可以得病;如父母均为患者,则子女几乎都要受累。由于不少病人不结婚或难产,致使无下一代,因而影响到遗传形式。所以散发性病例占90%,很多是由于基因突变所致。在双胎中可以1个患病,亦可以2个均有,女性略多于男性。【病理改变】基本的病理改变发生在软骨化骨过程,长骨纵向生长受阻,而膜内化骨过程不受影响,故骨的粗细正常,但因长度减短而相对变粗。骨骺软骨细胞可发生及增殖,但不能进行正常的钙化与骨化,因而骨端增大。镜下见,软骨细胞不能像正常那样呈规则的柱状排列,而是分散,不规则成堆,骨化过程的多个区域,如静止区、增殖区、肥大及预备钙化区等的层次也发生紊乱,干骺端毛细血管不能有规则地进入骺进行正常的吸收,成熟的软骨细胞不能钙化,影响了骨的生长。还可以看到有广泛的软骨粘液样变性,细胞肿胀,细胞核增大,基质呈半流体结构,病变部位的软骨骨化延迟,呈斑块状分布,而斑块间的钙化过程则比较正常。【临床表现】(一)侏儒 本病是侏儒的最常见原因。胎儿娩出时即可见其身体长度正常而肢体较短,这种差别以后逐渐明显,肢体近端如肱骨及股骨比远端骨更短,患儿脂肪臃肿。至发成熟,平均身高男性为131±5.6cm,女性为124±5.9cm。文献上有97cm和104cm的报告。患儿身体的中点在脐以上,有时甚至在胸骨下端。两手只能碰到股骨下粗隆的下方,而不象正常人那样可以达到大腿下1/3。因为肢体短,在下肢伸直位时,面部可碰到足趾。(二)头颅增大 有的病人有轻度脑积水,穹隆及前额突出,马鞍型鼻樑,扁平鼻、厚嘴唇、舌伸出(在婴儿)。(三)胸椎后突,腰椎前突,以后者为明显。骶骨较水平使臀部特征性的突出。(四)胸腔扁而小,肋骨异常的短。(五)手指粗而短,分开,常可见4、5指为一组,2、3指为一组,拇指为一组,似“三叉戟”(图1)。有的病人的伸肘动作轻度受限。图1 软骨发育不全的三叉戟状手指畸形(六)下肢呈弓形,走路有滚动步态(rolling)。(七)智力发展正常,牙齿好,肌力亦强,性功能正常。X线表现 ①颅盖大,前额突出,顶骨及枕骨亦较隆突,但颅底短小,枕大孔变小而呈漏斗型,其直径可能只有正常人的1/2。如伴发脑积水侧脑室扩张。②长骨变短,骨干厚,髓腔变小,骨骺可呈碎裂或不齐整。在膝关节部位,常见骨端呈“V”形分开,而骨骺的骨化中心正好嵌入这V形切迹之中。由于骨化中心靠近骨干,使关节间隙有增宽的感觉。下肢弓形,腓骨长于胫骨,上肢尺骨长于桡骨。③椎体厚度减少,但脊柱全长的减少要比四肢长度的减少相对少很多。自第一腰椎至第五腰椎,椎弓间距离逐渐变小。脊髓造影可见椎管狭小,有多处椎间盘后突。④骨盆狭窄,骼骨扁而圆,各个径均小,髋臼向后移,接近坐骨切迹,有髋内翻,髋臼与股骨头大小不对称。肋骨短,胸骨宽而厚。肩胛角不锐利,肩胛盂浅而小。【预后】婴儿如未夭折,成年后可以胜任各种工作,预后良好。少数病人,由于枕大孔变小而发生脑积水。椎管狭窄的发生率可达40%,大部分在腰椎。偶有在颈椎或胸椎,造成对神经根或脊髓产生压迫作用,需作椎板切除术减压,或做椎间孔扩大术。偶有因下肢畸形而作截骨者。对病因无特殊疗法。【治疗】 目前缺乏有效治疗手段,出现相关症状,以对症治疗为主,特殊情况下可能需要手术矫正畸形。对于身高方面,年龄3岁以上,可考虑详细检查后使用重组人生长激素的问题。由于该病目前还不是生长激素使用的适应症,主要原因是治疗效果较差,且除生长激素外,无其他更有效办法。
薛旭红 副主任医师 山西医科大学第二医院 骨科7059人已读 - 精选 先天性高肩胛症如何诊断和治疗
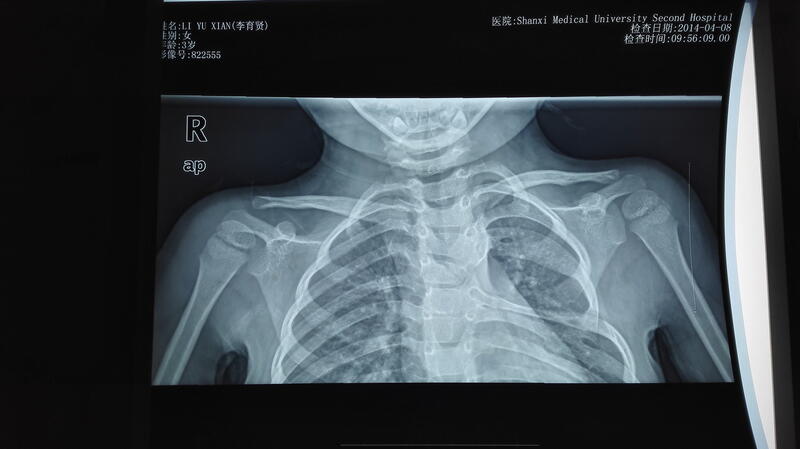
先天性高肩胛症是儿童的一种少见的先天性畸形,由Eulenburg 在1863年首次描述,Sprengel在1891年报道了4例。从此该畸形被称之为Sprengel畸形(Sprengel deformity)。 病因 胎儿正常发育在胚胎期第3个月末,两侧肩胛带应从颈部逐步下降到胸廓的上部。正常肩胛骨体表投影大概在第2-7肋骨水平。先天性高肩胛症是由于肩胛带下降不完全的结果。那么具体什么原因引起肩胛带下降受阻,目前尚不完全清楚,有研究表明发现有特定基因突变,仍需进一步研究。 病理改变 Sprengel畸形患者往往骨骼和肌肉均有发育异常。胸带胚基形成的改变和肩胛骨冈下脊柱缘骺早期生长的改变使肩胛骨发育不良,肩胛骨高宽比明显变小,并形成肩椎骨桥,最后形成肩胛脊椎骨。肩椎骨桥是引起畸形的重要原因,由骨、软骨、纤维或几种组织混合构成。肩胛骨周围的肌肉常发育不良,斜方肌下部可缺如,菱形肌和提肩胛肌常发育不良或部分纤维化。同时可与一些先天性畸形同时存在,如颈胸椎的半椎体,颈椎侧凸,颈椎及上胸椎分节不良,脊柱裂,肋骨缺如,肋骨融合等。 临床表现 先天性高肩胛畸形的症状主要表现为患儿的外观肩部不对称及肩关节的活动功能障碍。双侧肩部不对称,患侧肩胛骨的上角可达第四颈椎,其下角可达第2胸椎。患侧肩部外展明显受限。通常单侧受累,也有部分双侧高肩胛表现。 先天性高肩胛的分级 目前多应用Cavendish分级,共分为四级。Ⅰ级:畸形很轻,在穿衣后双肩高度几乎对称。Ⅱ级:畸形轻,双肩几乎等高。不穿衣时可见患侧肩胛骨上内角隆起。Ⅲ级:患侧肩胛骨增高2-5cm。Ⅳ级:严重畸形,患侧肩胛骨内上角几乎达枕骨,肩部有皮蹼,并呈短颈畸形。 影像学表现 对于先天性高肩胛症患者,建议行双侧肩胛骨正位片,可以看到肩胛骨发育不良和/或合并旋转不良,部分患者有肩椎骨形成。另外往往可看到合并脊柱椎体畸形及肋骨畸形。为了更好判断肩胛骨形态变化,可行肩胛骨CT+3D检查,对其畸形显示清楚,有较大优势。 治疗 轻度畸形,建议观察,定期复查,不适宜矫正;中等度畸形,可考虑手术治疗。经典的手术方法主要包括Woodward术式和Green术式。在两种手术方式的基础上,衍生出了很多改良术式。 Woodward术式是通过中线切口进行显露,松解斜方肌和菱形肌,切除肩椎骨,将肩胛骨复位。Dendane AM[3]等报道运用Woodward术式治疗了6例儿童(4名女孩,2名男孩)。手术时的年龄从4岁至15岁(平均10岁)。随访时间从8月至10年(平均4年2月)。术后肩关节外展改善平均40度(30-75度)。功能和外观结果评定为优3例,良2例,可1例。作者认为4岁以内是行肩胛骨移位手术的适宜年龄。Greitemann B[4]等回顾性及部分前瞻性的研究了37例先天性高肩胛儿童,其中34例合并其它畸形,23例行手术治疗。术后随访了2-18年(平均10年)。仅有外观畸形的采用部分切除肩胛骨上角的术式,合并功能障碍的推荐Woodward术式。
 薛旭红 副主任医师 山西医科大学第二医院 骨科4067人已读
薛旭红 副主任医师 山西医科大学第二医院 骨科4067人已读 - 精选 世界骨科大会脊柱畸形专场-皇冠明珠硬骨头,脊柱精英齐论道
9月22日,由山西省医学会、山西医科大学第二医院、山西创伤骨科研究所(医院)主办,山西省护理学会协办,中华骨科杂志,Orthopaedic Surgery,实用骨科杂志学术支持,百奥泰集团承办的“第四届世界骨科大会”在龙城太原隆重举行。大会开幕式在金碧辉煌的多功能大厅召开开幕式由山西省政协副主席,山西省卫计委主任,著名骨科专家卫小春教授主持山西医科大学第二医院院长李保院长致辞开幕式现场9月22日下午脊柱畸形分会场专题学术会议在会议中心二楼难老厅如期召开山西医科大学第二医院骨科赵胜教授致开幕词第一节 先天性及早发型脊柱侧凸专题由张宏教授和陶惠人教授主持首先由来自美国德克萨斯西南医学中心TSRH医院的张宏教授发言,题目为《早发型脊柱侧凸治疗的现代理念和争议》。张教授就EOS的概念,诊断及治疗原则发表了自己的看法,对儿童脊柱的生长发育规律进行了细致的研究,他认为对EOS需要早发现,早治疗,采取拖延策略,避免脊柱早期手术融合,为脊柱及胸廓,肺泡发育争取时间。第二位为来自解放军总医院(301医院)脊柱外科中心的崔赓教授发言,题目为《颈椎后凸畸形的手术治疗》。崔教授通过文献回顾、颈椎后凸畸形典型病例展示及治疗方式选择,对这一少见且治疗困难的疾病做了深入的讲解。大家聚精会神听大师演讲来自西安交通大学第一附属医院骨科主任陶惠人教授发言,题目为《合并脊髓栓系的先天性脊柱侧凸诊治策略》。先天性脊柱侧凸通常会合并椎管内畸形,包括脊髓纵裂,脊髓拴系,脊髓空洞等。陶教授的研究根据是否合并有神经症状将合并脊髓拴系的先天性脊柱侧凸患者分为三种类型,他认为对于合并有神经症状的患者,行脊柱短缩截骨(Spine shorting)并脊柱矫形后患者神经症状可得到改善。接下来由本次专题会议主席山西医科大学第二医院赵胜教授发言,题目为《先天性早发型脊柱侧凸的治疗》。早发型脊柱侧凸的诊治目前面临巨大的挑战,赵教授由一例重度脊柱侧后凸2.5岁患儿该如何治疗引入话题,将其团队近10多年来对EOS的诊治经验进行总结,分别从单侧固定理念的萌发,单侧固定强度是否可靠,半椎体切除或Y型截骨结合单侧固定治疗策略,分次不同部位截骨治疗复杂脊柱畸形等方面进行深入讲解。通过单中心病例回顾性,中期随访结果表明单侧固定安全,简单,有效,是EOS治疗的一种理想方法。赵教授认为,脊柱畸形治疗的基本理念是复杂问题简单化,去除致畸因素是核心,保留脊柱及肺部的发育潜能是关键,引导儿童脊柱正常生长,纳入时间维度,最终可获得长而直且功能良好的脊柱。最后由来自郑州市骨科医院的宋相建教授发言,题目为《钴铬钼引导性生长技术治疗早发型脊柱侧凸》。传统生长棒技术需要多次手术定期撑开,并有伤口感染,内固定松动等并发症。传统内固定棒采用不锈钢或钛合金材料,有不耐磨,金属碎屑等缺点,宋教授团队采用钴铬钼生长棒,引导性生长技术应用于早发型脊柱侧凸的治疗,取得了不错的疗效。宋教授认为虽然该技术目前疗效不错,但存在样本量小,随访时间短等缺点,仍需要进一步研究。讨论环节,各位大师和学员针对以上演讲内容进行了热烈的讨论。第二节 重度脊柱侧后凸及退变性脊柱侧凸专题由杜世新教授和吴继功教授主持首先由来自解放军306医院的吴继功教授发言,题目为《改良半骨盆头环牵引在合并复杂脊髓畸形的先天性重度脊柱侧后凸手术治疗中的应用》。先天性极重度侧后凸且合并有复杂脊髓畸形,常伴发有心肺功能障碍,治疗难度大,手术风险极高。吴教授通过大量病例实践表明术前或松解后应用改良半骨盆头环牵引技术,可改善患者肺功能,提高矫形手术耐受程度及矫形率。尤其对于重度畸形患者胃被挤压进入盆腔,进食有严重胃肠道不适,解除这类患者痛苦,可获得满意疗效。由来自深圳大学附属罗湖医院的杜世新教授发言,题目为《严重脊柱角状后凸畸形后路矫形使用前支撑的适用性探讨》。由来自解放军301医院的郑国权教授发言,题目为《强直性脊柱炎后凸畸形术前及术中的风险管控》。强制性脊柱炎后凸畸形治疗难度大,常合并髋膝关节及颈椎畸形,因此矫形手术设计,术前及术中风险管控尤其重要。郑教授通过一系列AS重度后凸畸形病例系统讲解了术前,术中应该关注的各种问题,为获得良好疗效所必须。由来自解放军117医院的杨永宏教授发言,题目为《后路椎间隙松解平衡在退变性脊柱侧凸治疗中的意义》。杨教授团队通过生物力学及有限元分析研究表明旋转应力是退变性脊柱侧凸发生,发展的主导力学因素,椎间盘退变的不对称可促使脊柱旋转而导致DS形成及进展。由此原理认为松解椎间隙使其平衡从而达到治疗DS的目的。最后由来自比利时布鲁塞尔大学脊柱外科顾问David van Schaik博士发言,题目为《How can we use pre- or per operative visualization techniques to improve patient outcome in revision surgery》。David博士介绍应用术前或术中可视化技术为脊柱翻修手术保驾护航,应用Sugimap进行术前设计,术中自动弯棒器进行连接棒预弯,可精确应用于手术。最后参会嘉宾合影留念通过会议交流我们和国内外专家建立了更为紧密的学术联系;通过会议交流我们认识到了自身的不足,找到了继续前行努力的方向。会场内外我们能时常看到如此温馨的场景,老专家老骥伏枥、志在千里,青年才俊快马加鞭、迎头赶上。这正是山西骨科人六十载传承的一个缩影!面对未来,山西骨科人定会继续开拓进取,砥砺前行,迈向更高,走向世界!天下没有不散的宴席,今天世界骨科大会各项日程圆满结束了,我们再次感谢远道而来的朋友来山西太原参会,我们期待下次再相见!健康山西欢迎您,美丽太原欢迎您,希望五湖四海的宾朋,您常回来看看!!!
薛旭红 副主任医师 山西医科大学第二医院 骨科1809人已读 - 精选 第四届中国-美国TSRH骨科医师联合会年会纪实
第四届中国-美国TSRH骨科医师联合会年会暨第七届天津小儿骨科精英论坛纪实第四届中国-美国TSRH骨科医师联合会年会暨第七届天津小儿骨科精英论坛已经完美落幕,美丽的青岛给众多骨科国内外专家教授及青年才俊留下了美好的回忆。浓浓的学术氛围,满满的文化情思,深厚的医者高谊,依山傍海,风光秀丽。应大会主席美国TSRH医院张宏教授邀请,山西医科大学第二医院骨科赵胜主任团队参加学术交流与讨论。薛旭红博士英语发言,汇报罕见病例Goldenhar Syndrome一例,严重脊柱后凸畸形伴双耳发育不全,尿道畸形。采用手术治疗,取得满意疗效。受到与会专家的热烈讨论及一致好评。大会主席美国TSRH医院张宏教授签名美国著名脊柱外科及小儿骨科专家Richards教授签名山西医科大学第二医院骨科赵胜教授提问讨论山西医科大学第二医院骨科薛旭红博士提问讨论山西医科大学第二医院骨科薛旭红博士提问讨论英语汇报罕见病例最后薛旭红博士与张宏教授合影留念山西医科大学第二医院骨科赵胜主任团队与张宏教授合影难忘的时刻,感谢TSRH张宏教授提供的机会。通过一天的学习交流,使我们对Syndromic Scoliosis有了更深的认识,收获满满。Richards教授的大师风范,前辈及国内同行流利的英语交流,深深地折服了我。第一次用自己蹩脚的Chinglish发言,谢谢赵主任及各位老师的支持和鼓励。继续加油努力,不忘初心,砥砺前行!相信在赵胜主任的带领下,山西医科大学第二医院骨科脊柱畸形矫治中心会不断发展壮大,更好地为患者服务。
薛旭红 副主任医师 山西医科大学第二医院 骨科1513人已读 - 精选 如何翻拍影像学检查片子
2016-04-04 神外老顾 一、上传影像学片子的重要性 所有医生尤其是神经外科医生在解答患者咨询时,都是以检查片子为依据,而不是检查报告。因为不同医生看同一张片子,会因为水平、经验不同,得出的结果不会完全一样。而且影像学检查的结果对某些疾病的诊断和治疗非常重要,是医生决定治疗方案的参考因素之一。所以,咨询骨科、神经科等方面疾病时,一定要上传影像学原片,而不是报告。 二、拍摄影像片子时常犯的错误 三、拍摄前的准备工作 第一步 判断片子的正反 可以通过CT或者MRI片子上的文字来判断正反。如下图红色框中提示。 第二步 拍摄工具的选择 1. 拍摄工具可以选择手机或者相机,工具越高级越好。首推单反相机或者卡片机,实在没有条件的情况下手机也可以,但手机拍摄的效果确实要比相机差一些。小编模拟拍摄时选择了普通的卡片机和手机。 2. 用相机拍摄时,先把相机调到“微距模式”,并且关掉闪光灯。 四、具体拍摄方法 方法一 以电脑显示器为背景,用相机或者手机拍摄 1. 打开电脑,新建一个幻灯片,不需要修改任何内容,直接点击放映,使显示器的背景为单一的白色。同时,最好把显示器本身的亮度调到最大。 2. 用透明胶带将影像片子固定在显示器上,使要拍摄的部分全部在白色背景内。小编的显示器是17寸的,白色的背景刚好跟片子一样宽。 3. 一般一张CT/MRI分成20个小格,以1-4格为单位将一张片子拍成几张照片,然后以统一的方式命名。比如小编实拍采取了4小格(图8)为一张的方式,最终把一张CT拍成了6张小照片,可以依次命名为“1行左”、“1行右”、“2行左”、“2行右”、“3行左”和“3行右”。 注意事项: 1. 推荐1-4格为单位拍成一张照片,拍摄时一定要注意将要拍格子的信息都拍进照片,包括图像四周的文字。 2. 给文件命名时一定要遵循一定的规律,这样方便医生了解不同照片在片子上的位置。如果要拍摄的是一组片子,一定要在照片名上区分出来,比如“1张1行左”、“2张1行左”等。 方法二 以电视显示器为背景,用相机或者手机拍摄 1. 通过数据线将电脑(笔记本)与家里的电视机联接,打开电脑上的空白幻灯片,点击放映。 2. 将影像片子用透明胶带固定在电视上,用相机或者手机按照前面讲述的方法拍摄。 注意事项: 1. 固定时最好用透明胶带,这样不影响片子的展示。 2. 电视显示器的尺寸最好能容纳整张片子。 方法三 以窗户玻璃为背景,用相机或手机拍摄 1. 选择一个阳光明媚的天气,找一间有阳光照进来的屋子,关掉屋里的灯,保证阳光是屋里唯一的光源。 2. 用透明胶带把要拍摄的片子固定在窗户玻璃上,用准备好的相机或者手机从正面直接拍摄。 注意事项: 1. X光片整张拍成一张照片,CT/MRI要以“小格”为单位拍摄,推荐1-4个小格拍成一张照片。 2. 拍摄时一定要尽量寻找窗外没有干扰背景的窗户,窗户背景过杂会影响拍摄效果。 方法四 以窗户玻璃为背景,用手机扫描软件拍摄 1.在手机上APP STORE 中搜索“扫描”,下载任意一款手机扫描软件。 2.选好窗户,固定好片子后,用手机以“仰角”拍摄,使片子的背景全部是天空,避免窗外景色的干扰 3. 利用手机软件的扫描功能,将“梯形”的图变成正常图片,并保存下来。每款手机软件的操作不完全相同,小编任选了一款软件为例,说明简要操作流程。 注意事项: 1. 拍摄时一定要使整个片子的背景全部都是蓝天。 2. 手机的镜头对光线要求很高,光线稍微差点就会对照片有影响,所以一定要选一个阳光很好的天气。 五、本人拍摄经验分享 至此,X光片、CT/MRI的拍法就介绍完了。最后本人提醒各位网友,有几点特别需要注意的: 1、有些比较大型的医院做完CT/MRI后,除了给患者影像原片和检查报告,还会给一张光盘,里面包括了患者检查时拍摄到的所有影像图片。如果有这张光盘,上传影像资料时,可以直接用光盘里的照片。 2、以窗户玻璃为背景拍摄时,一定要选阳光比较好的天气,小编模拟拍摄赶上阴天下雨,影响了拍摄效果;以显示器为背景不受天气影响。 3、拍摄工具的选择一定是越高端越好,拍出的照片像素越高越好。好大夫在线对上传附件的要求是单个大小不能超过5M,请注意适当控制文件大小;图片格式最好是JPG、GIF、PNG,一般相机和手机拍出来的都是JPG。 4、相机拍摄时一定要调到“微距模式”,关掉闪光灯。如果有三脚架,拍摄时用三脚架固定,避免手抖;如果没有,拍摄时可以将手肘放在桌子上,以防手抖。总之就是手不能抖,模糊的片子会严重影响咨询效果。 5、X光片的拍摄,推荐以窗户玻璃为背景,因为一般X光片要比显示器大;如果窗外的背景实在无法拍出理想的X光片,可以采用手机扫描软件,但操作比较复杂;CT/MRI推荐以显示器为背景,显示器大小对分格拍摄没有影响,这种拍摄的缺点比较少,最接近专门“灯箱”的效果;如果家里有台式电脑,最推荐用电脑连接电视的方法,这种方式效果最好,而且几种片子都可以拍摄。
薛旭红 副主任医师 山西医科大学第二医院 骨科1248人已读 - 精选 如何发现和预防青少年脊柱侧凸
一.什么是脊柱侧弯脊柱侧弯是指脊柱向侧方偏移引起的脊柱弯曲,可以表现为身体弯曲、驼背等。生活中看到的“罗锅”就是脊柱侧弯的一种。二.是什么原因引起的脊柱侧弯常见的有特发性脊柱侧弯,其次有先天性脊柱侧弯、神经肌肉型脊柱侧弯以及其他类型等。特发性脊柱侧弯是指发病原因不清楚的侧弯,比较常见。先天性脊柱侧弯是指孩子出生后就有的脊柱畸形。三.脊柱侧弯是常见的吗特发性脊柱侧弯为最常见的侧弯,发病率为1.46~1.7%。女孩子多见,男女比例为1:4左右。青少年常见,一般在10-16岁,原因是青少年是生长发育高峰期,此时侧弯发展较快。四.脊柱侧弯有哪些危害一般脊柱侧弯会表现为外观异常,背部不平,心肺功能障碍、腰背疼痛及社会心理障碍,重的话甚至可能引起瘫痪。 五.脊柱侧弯发展快吗一般来说,特发性脊柱侧弯在青春发育期发展较快。先天性侧弯多数会发展,一般在出生后2年和青春发育期发展加快。因此该年龄段更应关注有没有脊柱侧弯。六.如何早期发现脊柱侧弯当小孩穿着的衣服比较少时,如果小孩有脊柱侧弯,可以很容易的发现。常见的表现有: 双肩不等高,背部不平。一些细心的家长能够发现孩子的胸背部或腰背部有一侧高起,女孩子在穿裙子时裙摆不在同一水平线上,且一侧比另一侧明显偏高。如果有上述的一些表现,让孩子裸露整个腰背部,自然站立,观察以下两项:1.两边肩膀是不是对称,2.两侧肩胛骨下缘是不是在同一水平。或者让孩子脱去上衣,背对检查者,双脚并直,双腿站直,双手合掌,慢慢弯腰,这时候观察孩子的背部是不是对称,不对称者应及时就医。七.如何预防脊柱侧弯当发现孩子有脊柱侧弯的表现时,不必惊慌,可以到医院就诊。对于较轻的脊柱侧弯,通常可以先观察,定期复查看侧弯的变化,完全可以跟正常孩子一样生活锻炼。除此之外,良好的习惯(比如坐姿,站立)对预防脊柱侧弯有一定的帮助。对于中等的侧弯,若患者年龄较小,则可以考虑支具治疗。支具是通过外力来矫正脊柱侧弯的,一般60-75%有效。但戴支具以后患者往往会有抵触心理,因此同学们不应该对其有歧视,应该更加关心她。如果脊柱侧弯发展较重,通常医生会建议手术治疗。本文系薛旭红医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
薛旭红 副主任医师 山西医科大学第二医院 骨科3572人已读 - 精选 先天性脊柱侧凸患者中肋骨畸形和椎管内畸形的特点
【摘要】目的:探讨先天性脊柱侧凸患者的各类脊椎畸形、肋骨畸形与椎管内畸形的特点及发生情况。方法:回顾性分析2010年1月~2011年3月手术治疗的先天性脊柱侧凸患者118例,统计椎管内畸形、肋骨畸形的总体发生比例及各自的好发部位,分析脊椎畸形、肋骨畸形与椎管内畸形的伴发关系。结果:118例先天性脊柱侧凸患者合并椎管内畸形57例(48.3%),多种畸形常并发存在,以脊髓纵裂和脊髓空洞并发最为多见(分别为30.5%和21.2%);合并肋骨畸形69例(58.5%),以凹侧为多见,共47例(39.8%)。混合型脊柱侧凸(61.4%, 35/57)和多脊椎畸形(89.5%,51/57)的患者中椎管内畸形的发生率较高(χ2=14.05和27.5, P <0.01< span="">)。伴有肋骨畸形的先天性脊柱侧凸中有椎管内畸形42例(60.9%),无椎管内畸形27例(39.1%),不伴有肋骨畸形的先天性脊柱侧凸中有椎管内畸形15例(30.6%),两组相比有明显的统计学差异(χ2=10.5, P <0.01< span="">)。结论:先天性脊柱侧凸常合并椎管内畸形和肋骨畸形,椎管内畸形以脊髓纵裂和脊髓空洞为多见;肋骨畸形多发生于混合型脊柱侧凸及多脊椎畸形患者,以凹侧多见。脊椎畸形的类型、复杂程度、是否伴有肋骨畸形对椎管内畸形的诊断有重要的提示意义。椎管内畸形与脊椎畸形的好发部位相似,但各种椎管内畸形、脊椎畸形间缺少显著的、特定的对应关系。 先天性脊柱侧凸(congenital scoliosis,CS)常常伴有椎管内畸形和肋骨畸形。目前关于先天性脊柱侧凸患者脊椎畸形和椎管内畸形的报道多局限于发病率和分类[1-6],研究报道的差异较大,关于肋骨畸形研究则报道较少。对于脊椎畸形、肋骨畸形与椎管内畸形三者的关系,畸形好发部位等情况报道则更少`。为此我们收集了2010 年1月~2011 年3月因先天性脊柱侧凸在我院手术的118例患者的全脊柱X线平片、CT及MRI资料,对这些患者脊椎畸形合并肋骨畸形和椎管内畸形特点进行回顾性分析。1 资料和方法1.1 一般资料本组118 例为因先天性脊柱侧凸行在我院手术治疗的患者,其中男52 例,女66 例,年龄3~50岁,平均13.65±6.66岁。根据Winter分类方法[1],形成障碍型50例,分节不良型8例,混合型60例。根据全脊柱X 线平片上的脊柱畸形初诊,再经全脊柱CT+三维重建检查证实存在脊椎畸形及肋骨畸形,同时行全脊柱MRI了解椎管内畸形情况。按累及椎体的数量分为单脊椎畸形(SM)和多脊椎畸形(MMs)。单脊椎畸形包括单脊椎形成障碍或相邻的两个脊椎分节障碍。多脊椎畸形指两个或两个以上的脊椎形成障碍;多于两个脊椎分节障碍;单脊椎形成障碍与相邻的一个脊椎分节障碍,多个脊椎形成障碍和分节障碍。单脊椎畸形25例,多脊椎畸形93例。1.2椎管内畸形分类目前研究大多按胚胎发生来源、影像学形态、病理形态进行分类[2],相对而言后两者更易被临床接受。本组使用了目前临床上常用的一些分类名称,包括脊髓空洞、脊髓纵裂(膜性和骨性)、脊髓栓系及低位脊髓(L2、3椎间隙水平以下)(见图1)。如同时含上述椎管内畸形中的几项时给予分别统计。1.3肋骨畸形分类根据Tsirikos AI等[7]的方法将肋骨畸形按程度不同分为简单型和复杂型;简单型包括:2-3个肋骨局部融合(并肋);1-2个肋骨偏曲或1根肋骨缺如;复杂型包括:叉状肋合并大的胸壁缺损或多肋融合(见图2)。按肋骨畸形发生的部位分为凹侧、凸侧及双侧。1.4 部位脊椎畸形、椎管内畸形的发生部位按脊柱节段进行划分,包括:颈段、胸段(T1~T11)、胸腰段(T12~L1)、腰段(L2~L4)、腰骶段(L5~S1)。对于脊髓空洞症、脊髓纵裂、脊髓栓系、低位脊髓等病灶及跨越多节段的则分别予以统计。1.5 统计分析方法利用SPSS 17.0 软件对所得数据进行Chi-Square 分析,采用双侧假设检验,设定P<0.05 为差异有统计学意义。2. 结果2.1 先天性脊柱侧凸中椎管内畸形和肋骨畸形的发生情况118例先天性脊柱侧凸患者中椎管内畸形57例,其中脊髓空洞症25例次(21.2%),脊髓纵裂38例次:膜性27例次(22.9%),骨性9例次(7.6%),膜性与骨性同时存在2例次。脊髓栓系13例次(11.0%),低位脊髓7例次(5.9%),硬脊膜扩张8例次(6.8%);其他类型少见,多种畸形常并发存在,以脊髓纵裂和脊髓空洞并发最为多见(见表1);肋骨畸形69例(58.5%),其中凹侧47例(39.8%),凸侧7例(5.9%),双侧15例(12.7%);简单型36例(30.5%),复杂型33例(28.0%)。2.2 脊髓畸形中椎体畸形与肋骨畸形关系57例伴有椎管内畸形的先天性脊柱侧凸病例中分节不良型7例(12.3%),形成障碍型15例(26.3%);混合型35例(61.4%),其中单脊椎畸形6例(10.5%),多脊椎畸形51例(89.5%)。不同类型CS中椎管内畸形的发生率有显著差异(χ2=14.05,P <0.01< span="">),其中混合型CS中椎管内畸形的发生率最高;CS中不同椎体累及程度与椎管内畸形的发生有显著差异(χ2=27.5,P <0.01< span="">),以多脊椎畸形为多见。有椎管内畸形的先天性脊柱侧凸伴发肋骨畸形42例(73.7%),其中凹侧28例(49.1%),凸侧4例(7.0%),双侧10例(17.5%);简单型20例(35.1%),复杂型22例(38.6%)。伴有肋骨畸形的先天性脊柱侧凸中有椎管内畸形42例(60.9%),无椎管内畸形27例(39.1%),不伴有肋骨畸形的先天性脊柱侧凸中有椎管内畸形15例(30.6%)。肋骨畸形的发生与椎管内畸形的发生有显著差异(χ2=10. 5,P <0.01< span="">),合并肋骨畸形的CS伴发椎管内畸形的几率更大,但不同类型和部位的肋骨畸形中椎管内畸形的伴发率均无明显差异(χ2=0.89和0.29,P >0.05)。(见表2)2.3.先天性脊柱侧凸中肋骨畸形与椎体畸形的关系69例伴有肋骨畸形的先天性脊柱侧凸病例中分节不良型6例(8.7%),形成障碍型25例(36.2%);混合型38例(55.1%),其中单脊椎畸形8例(11.6%),多脊椎畸形61例(88.4%)。不同类型CS中肋骨畸形的发生率无显著差异(χ2=2.96,P >0.05);CS中不同椎体累及程度与肋骨畸形的发生有显著差异(χ2=9.16,P <0.01< span="">),多脊椎畸形更易伴发肋骨畸形,但与肋骨畸形的复杂程度、发生部位均无明显关系(χ2=1.89和0.47,P >0.05)。(见表3)2.4 各自好发部位椎管内畸形好发部位依次为脊柱胸段、胸腰段、腰段、颈段及腰骶段,在两个及以上部位发生4例。而脊椎畸形好发部位依次为脊柱胸段、腰段、胸腰段+腰段、胸腰段及腰骶段(见表4)。表1. 先天性脊柱侧凸中椎管内畸形的发生情况(n=118)83. 讨论3.1先天性脊柱侧凸中椎管内畸形发生率McMaster[3]对251例先天性脊柱侧凸的资料进行研究,发现总的脊髓异常发生率为18%,其中脊髓纵裂的发生率最高,为16.3%;他们认为一侧椎体分节不良伴对侧形成障碍的患者椎管内畸形发病率较高。文献报道CS中椎管内畸形发生率为23.8%~43%[4-6, 8]。本组118例先天性脊柱侧凸中椎管内异常的发生率为 48.3%,其中脊髓纵裂伴发率最高,为30.5%,这与McMaster报道的结果相一致。多种畸形常并发存在,以脊髓纵裂和脊髓空洞并发最为多见。上述各组报道之间差异较大,可能原因为:(1)病例入选标准不同。本组为先天性脊柱侧凸畸形,且均为收住入院拟行手术患者,术前常规行MRI检查。(2)诊断方法不同。MRI系无创检查且诊断率较高,而X线平片仅对部分椎管内畸形有间接诊断意义,诊断率较低。(3)各研究样本量多少不一造成偏差。3.2先天性脊柱侧凸中肋骨畸形发生率Tsirikos et al等[7]的一项回顾性研究包括620例CS患者,肋骨畸形的发生率为19.2%,其中简单型与复杂性比例为3.95:1。肋骨畸形更容易发生于凹侧(74%)。在本组研究中,我们发现肋骨畸形的发生比例为58.5%,明显高于之前文献报道,可能原因为:(1)本组病例均为先天性脊柱侧凸畸形需要手术治疗,且混合型畸形所占比例较高,伴发肋骨畸形的几率就大大增加;(2)肋骨畸形表现为肋骨数量和结构异常,数量异常包括多肋和少肋,结构异常包括并肋,叉状肋和肋骨融合等。Tsirikos et al等[7]的研究中将肋骨数量异常排除在外,而本研究中的肋骨畸形则包括数量和结构异常。简单型36例(30.5%),复杂型33例(27.97%),简单与复杂型的比例为1.1:1,该比例低于Tsiriko的报道。肋骨异常以凹侧居多,占68.1%(47 /69),这点与Tsiriko的研究相一致。3.3 先天性脊椎畸形、肋骨和椎管内畸形之间的关系及伴发原因目前先天性脊柱侧凸畸形的病因尚不明确,这些畸形的起源及相互关系仍未研究清楚。Tsou等[2] 的研究通过胚胎发生发育过程的异常来解释先天性脊柱畸形的众多病理表现并揭示它们之间的关系,他将先天性脊椎畸形、脊髓畸形的成因归为两大类:1. 胚胎期异常,即受精卵发育8周内;包括有:(1)胚层中线粘连,可造成脊椎裂、脊髓脊膜膨出、脂肪瘤等。(2)脊索结构内陷,“越界”生长或不完全退化,可造成脊髓纵裂、双侧半椎体等。(3)双侧体节发育不对称,以致配对体节之间“错位”,形成一侧半椎体、双侧半椎体及多发性半椎体。2. 胎儿期异常,即受精卵发育8周到出生前。包括:(1)椎体间小关节分节不良,形成椎间盘骨化、关节突关节分节障碍、肋横关节分节障碍等。(2)椎体胚胎原基发育迟缓或不发育,致楔形椎、半椎体等。该方法揭示了各椎体及椎管内畸形的胚胎发生和解剖依据,有利于对自然病程和预后做出初步判断;同时也解释了本研究中发现的混合型脊柱侧凸和多发脊椎畸形易合并有椎管内畸形的原因。它表达了各畸形间的内在联系:(1)2种以上、3种以上、4种以上脊髓畸形均有一定的伴发率,但各类型间伴发关系仍不明显。(2)尽管总体上脊椎畸形和脊髓畸形好发部位相似、常伴发存在,但就个体之间而言,各种脊髓畸形、脊椎畸形间仍缺少显著的、特定的对应关系。肋骨和脊柱的胚胎学发育紧密相连,间充质形成发生于胚胎期的前六周,椎体和肋骨的畸形也可能发生于同期,一旦间充质模式已经形成,随后的软骨化及骨化过程就按此模式进行[9]。椎体畸形发生于胚胎间充质形成期间,由于单侧形成障碍或最初椎体分节障碍导致脊柱单侧纵向生长失衡,从而引起先天性脊柱侧凸。在后来的软骨化时期由于软骨基质发育过程中局部血管化受阻,从而引起椎体形成障碍,可形成先天性后凸或侧后凸[10]。肋骨由胎儿期肋软骨前体细胞骨化形成,其形成源于肋突。肋突是在胸椎体节形成过程中侧方的间充质组织,可提供肋骨形成所需的所有细胞,只有在胸椎区肋突的远端延伸形成肋骨[11]。肋骨畸形可能发生于发育体节分节与再分节过程中,随后与胸椎体构成关节[12]。本组研究118例先天性脊柱侧凸中69例伴有肋骨畸形,不同类型CS中肋骨畸形的发生率无显著差异,多脊椎畸形更易伴发肋骨畸形,但与肋骨畸形的复杂程度、发生部位均无明显关系。对这种肋骨畸形和椎体畸形伴发紧密相关的一种解释就是胚胎间充质期间局部错配引起肋骨与椎体同时分节障碍所致。4. 结论先天性脊椎畸形常合并椎管内畸形和肋骨畸形,椎管内畸形以脊髓纵裂和脊髓空洞为多见;脊椎畸形的类型、复杂程度、是否伴有肋骨畸形对椎管内畸形的诊断有重要的提示意义:混合型先天性脊柱侧凸中椎管内畸形的发生率最高;合并肋骨畸形的CS伴发椎管内畸形的几率更大;多脊椎畸形更易伴发肋骨畸形,与肋骨畸形的复杂程度、发生部位也无明显关系。脊髓畸形与脊椎畸形的好发部位相似,但各种脊髓畸形、脊椎畸形间缺少显著的、特定的对应关系。
薛旭红 副主任医师 山西医科大学第二医院 骨科2563人已读 - 精选 退变性脊柱侧凸手术治疗远端融合椎选择的研究进展
退变性脊柱侧凸是指骨骼发育成熟后因脊柱的退行性变而新出现的脊柱侧凸,多发生于中老年人,主要位于胸腰段或腰段,部分患者常因持续疼痛(腰背痛或根性疼痛)、神经源性间歇性跛行或畸形的加重影响心肺功能需要选择手术治疗。手术的主要目的是为了解除疼痛、防止侧凸进展、重建脊柱平衡、恢复正常功能和提高生活质量。在手术治疗中如何选择融合椎一直存在很多争论。笔者就退变性脊柱侧凸手术治疗时远端融合椎选择的相关问题作一综述。 1 退变性脊柱侧凸的临床特征 退变性脊柱侧凸常在椎间盘退变的基础上发生,椎管狭窄发生率较高,顶椎最常位于L3/4 或L2/3 间隙,其次是L1/2 间隙[1~6],常有L3、L4 椎体的旋转半脱位和L4、L5椎体倾斜[3、7]。退变性脊柱侧凸出现的疼痛可能因为退变性腰椎间盘病和导致椎管狭窄症状的小关节增生引起,也可能因为畸形使脊柱冠状面和矢状面失平衡导致生物力学改变,使肌肉疲劳所致。同其他退变性腰椎疾病相比, 退变性脊柱侧凸有较大不同:一般退变性疾病(腰椎管狭窄、腰椎间盘突出、腰椎滑脱)最好发于L4/5 或L5/S1 节段,手术时往往只需要对病变节段进行干预即可,但退变性脊柱侧凸除了有椎管狭窄、椎间盘突出、椎体移位(矢状面或者冠状面)外,还存在椎体三维旋转的问题[2~5、8]。研究报道[8~10],退变性脊柱侧凸冠状面的Cobb 角大小与手术效果无显著相关性, 而腰前凸的恢复、冠状面上腰椎椎体(L3)倾斜度和滑移程度的矫正以及脊柱骨盆矢状面力线的重建是影响预后的关键因素。基于退变性脊柱侧凸的特点,手术除了要解决椎管狭窄,还要考虑腰椎乃至整个脊柱冠状面、矢状面的平衡问题,因此融合的节段往往比较长[8]。2 退变性脊柱侧凸的手术治疗 退变性脊柱侧凸手术干预的指征主要有三个方面[8]:(1)严重的腰背部疼痛影响正常生活,保守治疗无效;(2)胸弯Cobb 角≥50°~60°,腰弯Cobb 角≥30°;腰部冠状面和/或矢状面畸形进展每年超过5°;(3)神经根受压出现根性疼痛、神经源性间歇性跛行以及马尾神经损伤症状。手术的目的是改善患者的功能, 通过手术达到两个基本目标,即受损神经的完全减压以及冠状面和矢状面平衡的重建。术前必须进行多方面评估和仔细考虑患者可能出现的并发症和手术效果。Birknes 等[8]认为术前需要从以下几个方面综合考量:(1)畸形本身。如:冠状面侧凸Cobb 角大小、矢状面前凸丢失、顶椎偏移及旋转;脊柱整体矢状面平衡、骨盆投射角(PI)和腰前凸(LL)的关系、骨盆倾斜(PT)、骶骨倾斜(SS)以及脊柱骨盆平衡力线的重建等。(2)退变相关。如:椎间盘退行性改变的程度、小关节增生情况、骨质疏松及退行性滑移情况, 椎管狭窄的范围及具体节段。Schwab 等[9] 研究认为PI 可用来评估最佳的腰前凸度数:LL=PI±9°;骨盆倾斜是维持正常站姿的代偿机制,正常PT<25°; 脊柱畸形矢状面的平衡是通过骨盆的平移来代偿的。Li 等[11]研究发现成人脊柱侧凸患者PI 比正常人群明显增高,除了胸段后凸与骨盆投射角外,年龄也是影响脊柱骨盆矢状位参数的重要因素。因此术前对骨盆参数的评估对术后脊柱骨盆整体躯干的平衡至关重要。Silva 和Lenke[12]将退变性脊柱侧凸根据神经症状、背痛程度、前后及侧方滑移、冠状面Cobb 角大小、骨赘形成、腰椎前凸以及脊柱整体平衡分为6 个等级,即Ⅰ~Ⅵ级,不同分级采用不同的手术方法:Ⅰ级,单纯腰椎减压;Ⅱ级,腰椎减压+后路有限固定;Ⅲ级,腰椎减压+腰弯融合固定;Ⅳ级,腰椎减压+前后路联合脊柱融合固定;Ⅴ级,延长至胸段的固定与融合术;Ⅵ级,腰椎减压+截骨矫形手术。单纯腰椎减压主要适用于:(1) 中央管狭窄引起的间歇性跛行,狭窄范围有限。(2)小关节半脱位不超过2mm,矢状面和冠状面平衡满意。(3)没有或仅有轻微背痛。(4)侧凸小于30°,不合并胸段后凸畸形。Frazier 等[13]对15 例退行性侧凸伴椎管狭窄的患者采用单纯后路减压手术,所有患者术后VAS 疼痛评分明显改善。但单纯减压可能导致畸形进展或症状加重。腰椎减压+后路有限固定主要适用于:(1)伴间歇性跛行或下肢放射性痛;(2)侧凸小于30°,小关节半脱位超过2mm, 减压区域前方没有骨赘形成;(3)没有/轻微背痛,不合并胸段后凸畸形。但此种方法的缺点在于假关节发生率较高,Grubb 等[14]报道采用后路减压后单纯后路融合治疗退变性脊柱侧凸时术后假关节的发生率约40%。腰椎减压及腰弯融合固定,主要适用于由脊柱畸形所引起的原发性腰痛,因此在患者的选择上显得至关重要。通常患者腰椎侧凸大于45°, 小关节半脱位超过2mm;腰椎减压区前方缺乏骨赘形成。腰椎减压及前后路联合脊柱融合固定:采用前路固定,有助于重建腰前凸及矢状面平衡;此外,椎间孔撑开能够起到间接减压作用;并且能够降低假关节的发生率。延长至胸段的固定与融合术,主要适用于合并胸段后凸畸形或椎管狭窄的退变性脊柱侧凸患者, 特别是存在躯干失平衡或者冠状面失平衡时, 一般而言, 患者侧凸大于45°, 小关节半脱位超过2mm。腰椎减压及截骨矫形手术适用于:(1)Bending 像上侧弯柔韧性<30%(僵硬性畸形);(2)间歇性跛行或下肢放< span="">射性痛;(3)侧凸大于30°,小关节半脱位超过2mm,减压区域前方没有骨赘形成;(4)腰段后凸畸形。3 固定融合范围的选择 手术融合节段的选择非常重要, 总体原则是尽可能地减少融合节段, 其目的不仅是为了保留腰椎的活动度,还可以防止邻近节段的进一步退变。Tsai 等[15]认为融合不应止于以下节段:后柱结构不完整的椎体、侧凸/ 后凸的顶椎、滑脱移位/旋转半脱位的椎体。存在交界性后凸,冠状面或矢状面的椎。因为顶椎、滑脱移位、旋转移位的椎体往往是整个侧凸区域内最不稳定的椎体,止于该椎体会导致该处的椎弓根螺钉应力过大,易于松动、断裂、拔出,导致内固定失败,尤其在骨质疏松严重的患者;另外,固定于一个不稳定的椎体, 无法重建腰椎和整个脊柱的稳定性,易导致侧凸的失代偿,出现侧凸的快速进展[4~8、16]。同时,融合也不能止于一个有明显退变椎间盘的邻近节段,否则术后会出现退变加速,不得不行再次翻修手术[7、8、17]。4 远端融合椎的选择 成人退变性脊柱侧凸远端融合椎的选择一直存在较大的争议,目前的焦点在于是否需要保留L5/S1 节段的活动以及在什么情况下可以保留。4.1 远端融合椎至L5 一般来说,应在中立椎和稳定椎之间进行融合,融合区必须包含退变和半脱位的相关椎体,这是融合成功的必要条件。4.1.1 远端融合椎至L5 的适应证Polly 等[7]认为,如果L5/S1 椎间隙高度相对正常,椎间盘没有退变,同时患者维持基本正常的腰前凸角度和整体的矢状面平衡,可以考虑远端融合止于L5, 保留L5/S1 节段的运动功能。Bridwell等[10]认为,如果L5/S1 椎间盘轻度退变,又位于髂棘间线以下, 双侧髂骨对L5/S1 的活动起到一定的稳定和保护作用,L5/S1 椎间盘的进一步退变也受到相对的保护,远端融合可以止于L5,但是目前缺乏有力的证据支持这一观点;若L5/S1 没有腰椎滑脱、退变性倾斜等结构畸形,虽有椎间盘退变,但该节段仍稳定,可以融合至L5;对于腰椎前凸消失但矢状位仍保持平衡的患者也没有必要融合到骨盆。Kuklo 等[18]认为如果L5/S1 存在明显的退变合并椎间盘钙化,那么这个节段很可能是稳定的,因此可以不融合至S1。 4.1.2 远端融合椎至L5 的优点保留L5/S1 节段的优点在于[11、19、20]:①保留了腰骶部的活动、减轻了S1 应力和骶髂关节应力、减少了内固定失败率;②减少了手术时间,降低手术风险;③减少了融合节段,降低和内固定相关的并发症; ④降低假关节发生率; ⑤不融合L5/S1, 避免进行360°融合和骨盆的固定;⑥减小对髋关节功能和步态的影响,尤其当髋关节存在骨关节炎时。 4.1.3 远端融合椎至L5 的缺点Edwards 等[19]研究表明,远端融合椎止于L5 最常见的近期并发症是L5 椎体内固定的失败,原因包括固定不当、骨质较差及多节段关节融合;相比其他椎体,L5 的椎弓根较短,骨质较疏松,并且向中间成角;短节段融合时通过2 枚椎弓根螺钉就可以获得足够坚强的固定,但融合节段较长时2 枚螺钉的力量就相对不足;另外,螺钉的力量与角度有关,位置较深的L5 椎体稳定性好,不利于应力的分散,应力易集中在L5 椎弓根螺钉;这些因素都易导致L5 椎弓根螺钉抗拔出力减弱。当L5 内固定失败时,常会在L4/5 出现腰前凸的丢失、轻度的后凸或侧后凸畸形;尤其是长节段融合,常会导致矢状面的不平衡;为减少L5 椎体内固定失败,可以通过经后路椎间融合(PLIF)或经椎间孔入路椎间融合(TLIF)行L4/5 椎体间前柱的支撑融合,以保护L5 椎弓根螺钉[11、19~22]。远端融合止于L5 最常见的远期并发症是术后较高的L5/S1 椎间盘继发性退变,这也是争议的焦点,尤其当融合节段较长时; 即使L5 椎板和后弓结构完整的患者也可以发生退变,可能与腰前凸(LL)的减小和明显的矢状面不平衡有关,退变率为38%~61%[11、18、23]。由于腰骶部比较僵硬,一旦该节段上方进行长节段的矫形融合之后,L5/S1常不能自行代偿,L5/S1 椎间盘、小关节将会承受更大的应力,会导致退变加速并出现相应的临床症状[22]。研究结果表明[5、11、16~18],融合止于L5,即使L5/S1 椎间盘正常也会导致过度负荷,从而诱发继发性退变,导致该节段的后凸畸形、前柱高度的丢失、椎间盘突出、椎管狭窄、退变性滑脱以及总体矢状面平衡的丢失。如果发生这种情况,补救措施是延长融合节段至骶骨。Edwards 等[19、20]研究发现,小部分因L5/S1 继发性退变需要延长融合至S1 的患者, 再次手术后临床效果仍不太满意;此外,融合至L5 与融合至骶骨相比, 术后矢状面的矫形效果和维持时间明显较差,但融合至L5 的并发症发生率明显低于融合至S1,两者的脊柱侧凸研究学会(SRS)-24 功能评分无明显差异。4.2 远端融合椎至S1 L5/S1 保留与否取决于L5/S1 椎间盘的质量,而退变性脊柱侧凸多见于四五十岁以上中老年人,L5/S1 椎间盘通常有退变, 融合止于L5 术后因继发性退变需要翻修的比例较高,并可合并矢状面脊柱前滑移,导致矢状面矫正效果的丢失,因此很多学者主张远端融合应止于S1[11~15]。但如果L5/S1 只有轻度退变, 是否融合S1 以及何时融合就存在较大争议。目前临床上主要通过X 线平片、MRI 和椎间盘造影对椎间盘的退变程度进行评估,评估的一致性存在很大差异,哪一种方法更有助于治疗决策还有待进一步研究[5、17]。 4.2.1 远端融合椎至S1 的适应证包括: ①因不平衡的腰骶弯导致的骨盆倾斜;②在L5~S1 节段存在椎间盘退变及椎管狭窄或脊椎滑脱; ③有L5/S1 椎板切除手术史,后方结构不完整[7、19、20、24、25]。 4.2.2 远端融合椎至S1 的优点Kuklo 等[18]指出融合至骶骨有保护L5 椎弓根螺钉、允许对L5 神经根进行减压、防止脊柱滑脱、消除L5/S1 继发退变等优点。Cho 等[22]认为, 对有矢状面不平衡或腰前凸减小的患者, 即使L5/S1椎间盘只有较轻的退变,也应融合至S1。 4.2.3 远端融合椎至S1 的缺点Aebi[5]通过匹配的队列 分析发现,长节段融合远端融合椎到骶骨的并发症发生率更高(包括假关节、骶髂关节炎和骶骨骨折);与融合止于L5 相比,远端融合至骶骨手术暴露范围增大、时间延长、相关的并发症增多; 可能引起骶髂关节和髋关节退变、步态改变,尤其当患者已有髋关节骨关节炎时;骶骨螺钉脱出风险较高,L5/S1 假关节发生率较高。Emami 等[26]发现假关节发生与内固定失败呈正相关, 且与固定方式密切相关。他们发现使用Luque Galveston 技术的患者假关节发生率为36%, 而采用骶骨和髂骨螺钉者假关节发生率为14%。Weistroffer 等[27]在一项50 例长节段固定到骶骨的研究中发现,假关节发生率为24%。而Bridwell 等[24]则认为虽然各种并发症发生率增加,但仍推荐成人退变性脊柱侧凸的远端融合应该延长至S1, 并指出需固定髂骨和前柱融合。Tsuchiya 等[28]指出,虽然通过骶髂关节置入螺钉可能导致骶髂关节的继发性退变,但还不至于造成严重的临床问题,因为螺钉没有破坏骶髂关节的软骨,而且骶髂关节是一个非常宽大的关节,仅放置2 枚螺钉不会真正固定该关节导致骶髂关节炎的发生。有关融合至骶骨可能会改变患者步态的观点, 目前尚缺乏可信的对比研究[11、25]。对于L5/S1 假关节发生率高的原因,目前一些研究认为[5、11、17],从生物力学角度,L5/S1 处于 2 个主要的杠杆力臂之间僵硬的骨盆和融合节段,是腰椎活动的转化部位,应力集中。同时,骶骨不是一个独立的单位,它与骨盆紧密相连,单纯进行S1 的两点固定对骶骨—骨盆联合体来讲是不充分、不牢固的。为降低假关节的发生率,除了可应用双皮质骶骨螺钉、严格处理植骨床外,目前多主张在L5/S1 前柱椎体间应用cage 支撑和骨形态发生蛋白(BMP)行360°融合,同时加用双侧髂骨固定或S2 骶骨螺钉固定,除了可以提高腰骶融合率,还可以增加生物学稳定、改善腰前凸、增加椎间隙和椎间孔高度、减小椎间孔狭窄,但并不能完全避免假关节的发生[4、5、11、25、29]。由于髂骨部位皮下组织薄弱,髂骨螺钉比较突出,尤其是比较瘦的患者,有时可引起强烈的不适感,这部分患者可考虑在术后2 年获得坚强的融合后去除髂骨螺钉[11、20、28]。脊柱长节段固定融合后42%的患者出现矢状面的失代偿;术前矢状面的不平衡以及骨盆PI 的增高为术后失代偿的高风险因素;矢状面的失代偿导致远端并发症的发生,包括假关节形成和腰骶交界处的内固定失败[9]。5 小结 总之, 最终固定融合范围的确定需要在神经减压范围和畸形矫正范围确定后进行,多数情况下减压范围在畸形矫正范围内,根据头尾侧交界区椎间盘退变情况、椎间隙的稳定性、交界椎体有无压缩骨折等情况进而决定是否扩大固定范围。对于腰弯患者手术时,远端融合固定止于L5 比延伸到骶骨和/或骨盆需要的手术时间少, 但遗留一个潜在的引起疼痛的节段,并可能在后期导致矢状面的失平衡。一般认为当L5/S1 椎间盘存在严重退变、L5/S1 滑脱、有L5/S1 椎板切除手术史、L5 在侧凸范围内以及需要进行L5/S1 椎管减压时, 远端融合应止于S1。尽管目前涉及成人退变性脊柱侧凸远端融合椎的研究很多, 但L5/S1的保留与否仍将在较长时间里成为争论和研究的重点。
薛旭红 副主任医师 山西医科大学第二医院 骨科2419人已读 - 精选 椎管内外跨硬脊膜肿瘤的手术治疗
椎管髓外跨硬脊膜肿瘤,部分位于椎管内硬脊膜内外,部分位于椎管外,累及范围广,周边组织结构复杂,显露困难,术后肿瘤易残留且易复发,病例较少见。作者对在2005年1月2010年9月就诊于我院的9例椎管跨硬脊膜(硬膜内椎间孔内外)肿瘤进行了手术治疗,效果满意,现报道如下。1 临床资料1.1 一般资料 本组病例9例,男3例,女6例;年龄14~51岁,平均(32.3±11.2)岁。首发症状均有根性疼痛或感觉障碍,病程9~108个月,平均(35.3±7.6)个月。住院时所有病例的根性疼痛症状均已缓解,病人主诉头晕、走路不稳1例,肢体疼痛、麻木伴无力5例,单纯肢体疼痛3例;5例都有肢体肌力下降和深、浅感觉减退,均有大便干燥,无小便功能障碍。1.2 影像学表现 全部病例均行X线、CT和MRI检查,X线平片5例显示椎间孔扩大、椎弓根距离增宽等表现;CT扫描显示肿瘤沿扩大的椎间孔向椎管外生长,4例可见椎体骨质破坏,MRI显示肿瘤位于脊髓外,大部分偏侧生长并少数经相应节段扩大的椎间孔向椎管外横向生长,T1WI呈等/低信号,T2WI呈高信号,增强扫描后肿瘤有不同程度强化(明显强化/环形强化),部分病人有相应椎体或附件骨质破坏压迹。颈椎1例示左椎动脉(C5、6水平)受压内移,无明显狭窄及包绕表现。1.3 分型方法 采用Toyama分型[1],根据MRI横断面扫描,本组病理均属ToyamaⅢ型,也即硬膜内椎间孔内外型;其中Ⅲa (硬膜内椎间孔内)型2例,Ⅲb (硬膜内椎间孔外)型7例。1.4 肿瘤累及部位 累及颈段1例,胸段1例,腰段4例,骶段3例。1.5 肿瘤大小 多数椎管跨硬脊膜(硬膜内椎间孔内外)肿瘤椎管外肿瘤明显大于椎管内肿瘤,肿瘤最大径10cm 1例,肿瘤最大径56cm 2例,肿瘤最大径45cm 4例,肿瘤最大径34cm 1例,肿瘤最大径23cm1例。1.6 手术方法 腰段肿瘤一般采用后正中入路切除椎板、暴露硬脊膜,鼓起处将硬脊膜两侧穿细线牵起,小心切开硬脊膜,通常见脊髓呈扁平状、色苍白、血管稀疏、搏动良好。沿载瘤神经传导束逐步剥离肿瘤,经神经根袖穿出硬脊膜至椎管,有时需由硬膜外沿神经束追踪至硬膜下,一起切除肿瘤;硬脊膜下用8号导尿管上下探查无梗阻后对硬脊膜进行修补缝合;对于上胸段肿瘤需从前正中入路劈胸骨切除肿瘤,累及椎管外大块肿瘤需经侧前方或前方联合入路切除肿瘤,对肿瘤侵犯椎体和受累超过2个节段及以上的病例,在切除肿瘤的同时,行相应节段椎体固定融合手术。术后常规应用抗生素及激素治疗,伴脑脊液漏者常规引流管放置710d,头低足高位卧床,卧床2周后佩带胸腰骶支具逐步起床活动,同时床上训练腰背部及四肢肌肉。2 结果2.1 手术效果 术中平均出血量200 (100-500)ml,手术时间平均110 (60-180)min,9例肿瘤均已完全切除,术后神经功能症状均明显改善,只有少数出现感觉减退,术后未见硬膜外与皮下脑脊液漏及囊肿形成。2.2 病理 神经鞘瘤8例,神经节细胞瘤1例。2.3 随访 术后均进行36~72个月随访,平均30.1个月,未见肿瘤复发及术后脊柱畸形。3 典型病例 患者,女,38岁。主因“右大腿间断疼痛3年余”入院,3年前无明显诱因感右大腿前侧疼痛不适,间断发作,影响睡眠,后L3、4棘突水平皮肤麻木感,大小便正常。查体:双下肢肌张力不高,肌力V 级,对称,右大腿前侧痛觉过敏,双膝反射减弱,双下肢病理征(-)。行腰椎MRI检查提示(图1):L3、4水平椎管内多发类圆形长T1等T2信号,边缘清晰。最大者直径约2.0cm,硬膜下肿瘤跨硬脊膜生长后沿椎间孔生长至椎管外,呈哑铃型,增强后呈环状强化。诊断为腰椎管内肿瘤(髓外硬膜下椎间孔内外),行后路腰椎管减压、肿瘤切除、内固定植骨融合术。术后患者左大腿疼痛症状消失,康复出院,1年后复查行腰椎MRI检查(图2):肿瘤切除完整,未见复发。4 讨论 椎管内髓外硬膜下肿瘤以良性居多,约占椎管肿瘤的5.7%-18%,多为神经鞘瘤[2-3]。此类多源于硬膜下神经束,其中少数经神经根袖穿出硬膜沿神经根生长,甚至经椎间孔至椎管外,形成一种跨硬脊膜的肿瘤,其诊断及治疗具有一定的特殊性。4.1 诊断及分型 诊断主要依据病史、症状、体征与影像学检查,特别是MRI平扫及增强,显示其往往位于髓外,但对肿瘤在硬膜内还是膜外有时很难辨别清楚,特别是有囊性变伴出血者表现为混杂信号;部分病例呈分叶状(累及多个间室)或哑铃型(累及23个间室)。本组采用Toyama分型方法[1],其基于MRI进行分型,分为两部分。(1)在横向上判断肿瘤横向累及范围:Ⅰ型:椎管内硬膜内外;Ⅱ型:硬膜外椎间孔内外,根据肿瘤与椎间孔关系分为Ⅱa (硬膜外椎间孔内)、Ⅱb (硬膜外椎间孔外)、Ⅱc (椎间孔内椎旁)三个亚型;Ⅲ型:硬膜内椎间孔内外,根据与椎间孔的关系分为:Ⅲa (硬膜内椎间孔内)、Ⅲb (硬膜内椎间孔外);Ⅳ型:硬膜外椎体内;ⅴ型硬膜外椎板间;Ⅵ型多方向型;(2)在纵向上根据肿瘤累及椎间孔的多少确定IF (intervertebral foramens)分期:Ⅰ期:累及1个椎间孔;Ⅱ期:累及2个椎间孔;Ⅲ期:累及3个或更多;根据肿瘤累及横突孔的多少确定TF(transverse foramens)分期:Ⅰ期:未累及横突孔;Ⅱ期:肿瘤累及1个横突孔;Ⅲ期:肿瘤累及2个以上的横突孔。根据TF和IF分期可以判断肿瘤纵向累及的范围,此分型比较完善,虽繁琐,但基本囊括了所有的椎管内肿瘤,且对于手术入路和手术方式的选择具有一定的指导意义。4.2 治疗方法及手术要点 治疗以手术行肿瘤全切除最为理想[4],根据肿瘤部位、生长方式、大小决定手术方式;手术方法有一期切除,也有分期切除;由于肿瘤同时累及硬膜内外,既压迫椎管内的脊髓或马尾神经,又通过椎间孔向椎管外生长,累及椎管外的血管、神经和软组织;巨大肿瘤术中先于硬膜下将肿瘤与其相粘连神经小心剥离至硬膜外,通过扩大的椎间孔行肿瘤囊内减压,待肿瘤体积缩小后再分别切除椎管内、外肿瘤;部分椎管内腹侧及椎管外巨大肿瘤病人需采用前后或侧方联合入路一期切除。对于打开的硬膜应尽量严密缝合,缺损大者应取腰背筋膜予以修补。椎管内外肿瘤手术时会涉及脊柱周围的许多重要结构[5],如颈段前外侧的椎动脉,颈脊髓及神经根,胸段前外侧胸膜腔、前方的降主动脉、下腔静脉和奇静脉,腰骶段侧前方的后腹膜、肾脏、输尿管、髂动静脉、腰骶丛及坐骨神经等。因此处理好肿瘤与脊髓、神经根及重要血管的关系非常关键;除了在手术时要熟悉相应节段局部的解剖结构外,严格沿肿瘤包膜分离能避免或减少损伤周围结构。另外硬膜内椎间孔内外肿瘤往往会造成局部椎旁静脉回流受阻,局部静脉压明显增高,因此严格按肿瘤包膜分离,则不致损伤周围静脉丛,避免引起大量静脉出血。尽管大多数椎管髓外跨硬脊膜肿瘤表现为椎管外肿瘤大于椎管内肿瘤,但其临床表现往往决定于椎管内肿瘤对脊髓或神经根的压迫情况,多表现为神经根症状和(或)锥体束征[6]。因此,一旦诊断明确,应早期手术,肿瘤全切除后疗效好;对肿瘤侵犯椎体和受累超过2个节段及以上,或相应椎体、关节突、横突和椎弓根等结构破坏,或手术减压造成脊柱不稳时应行椎体固定融合术以维持脊柱稳定。
薛旭红 副主任医师 山西医科大学第二医院 骨科1538人已读 - 精选 特发性脊柱侧凸-典型病例
患者,王XX,15岁,女性。发现背部不平2年入院。诊断为青少年特发性脊柱侧凸,目前胸弯50度,双肩不等高,剃刀背畸形明显,手术指征明确。术前正侧位片术后正侧位片选择性融合胸弯,保留腰椎活动度,术后矫形效果满意,内固定位置良好。
薛旭红 副主任医师 山西医科大学第二医院 骨科1289人已读





